Оглавление
- 1 Острая почечная недостаточность
- 2 Почечная недостаточность – диагностика
- 3 Хроническая почечная недостаточность
- 4 Почечная недостаточность – симптомы
- 5 Основы диагностики болезней органов мочевыделения
- 6 Почечная недостаточность при беременности
- 7 Профилактика почечной недостаточности
- 8 5. Реакции мочи
- 9 3. Содержание кетоновых тел
- 10 Варианты ответов
Острая почечная недостаточность
15. Опишите механизм отечного синдрома
при хроническом гломерулонефрите.
16. Опишите механизмы возникновения
синдрома артериальной гипертонии при
хроническом гломерулонефрите.
17. Дайте характеристику мочевого синдромапри хроническомгломерулонефрите.
18. Дайте определение нефротического
синдрома.
19. Перечислите основные причины
возникновения нефротического синдрома.
20. Перечислите клинические проявления
нефротического синдрома.
21. Назовите механизмы отеков при
нефротическом синдроме.
22. Перечислите изменения в моче,
характерные для нефротического синдрома.
23. Перечислите изменения белково-липидного
состава крови при нефротическом синдроме.
24. Дайте определение острой почечной
недостаточности.
25. Перечислите причины возникновения
острой почечной недостаточности.
26. Дайте характеристику мочевого синдрома
при острой почечной недостаточности.

27. Перечислите изменения в анализах
крови во время развития острой почечной
недостаточности.
28. Дайте определение хронической почечной
недостаточности.
29. Перечислите причины развития
хронической почечной недостаточности.
30. Назовите стадии хронической почечной
недостаточности.
31. Дайте характеристику 1 стадиихронической почечной недостаточности.
32. Перечислите клинические и лабораторные
данные 2 стадии хронической почечной
недостаточности.
33. Перечислите клинические признаки 3
стадии хронической почечной недостаточности.
СХЕМА ОРИЕНТИРОВОЧНОЙ ОСНОВЫ ДЕЙСТВИЙ
Обратимый процесс поражения тканей почки известен под названием острая почечная недостаточность. Определить ОПН можно, ссылаясь на симптомы отказа почек у человека, которые выражаются полным или частичным прекращением мочевыделения. Постоянному ухудшению состояния пациента на терминальной стадии сопутствует плохой аппетит, тошнота, рвота и другие болезненные проявления. Причинами возникновения синдрома выступают следующие факторы:
- инфекционные болезни;
- ренальное состояние;
- декомпенсированное нарушение почечной гемодинамики;
- обструкция мочевых путей;
- экзогенные интоксикации;
- острые заболевания почек.
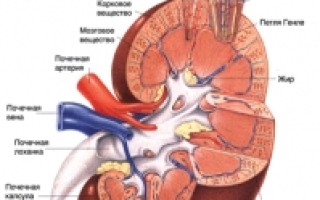
Почечная недостаточность – диагностика
Главным признаком присутствия у пациента тяжелой патологии является не только уменьшение частоты мочеиспускания, но и наличие повышенного количества калия или азотистых соединений в крови. Диагностика почечной недостаточности проводится в несколько этапов, состояние почек оценивают согласно диагнозу по результатам пробы Зимницкого. Основными показателями эффективности лечения является:
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
- биохимический мониторинг крови;
- УЗИ;
- Биопсия;
- УЗДГ сосудов.
Хроническая почечная недостаточность
Хроническая почечная недостаточность постепенно приводит к полной потере возможности функционирования для данного органа, вызывает сморщивание почки, гибель нефронов и полное замещение ее тканей. Находясь на терминальной стадии недуга, в организме пациента начинается отказ в выделении мочи, что влияет на электролитный состав крови. Поражение почечных клубочков может произойти вследствие целого ряда причин, самыми распространенными из которых являются:
- системная красная волчанка;
- опухоли;
- хронический гломерулонефрит;
- гидронефроз;
- подагра;
- мочекаменная болезнь;
- амилоидохронический пиелонефрит;
- сахарный диабет;
- артериальная гипертензия;
- поликистоз;
- геморрагические васкулиты;
- недоразвитие почек;
- склеродермия;
Почечная недостаточность – симптомы
Для того чтобы выяснить, как лечить почечную недостаточность, для начала стоит изучить основные симптомы ХПН. Поначалу самостоятельно выявить заболевание проблематично, хотя своевременное врачебное вмешательство может обратить развитие опасных патологических процессов, исключая необходимость проведения операций.
Синдром нарушений при работе почек имеет поэтапную ступень развития, поэтому для каждой стадии характерны более яркие проявления болезни. Первыми признаками почечной недостаточности принято считать слабость или быструю утомляемость без весомых причин, отказ от пищи, проблемы со сном. Помимо этого, проверить наличие недуга можно исходя из частоты мочеиспускания в ночные часы.
Нарушения в процессе функционирования почек могут вызывать самые разные проявления в зависимости от того, на какой стадии патологического процесса находится пациент. Симптомы почечной недостаточности у женщин проявляются по-особому, специфическим образом. Первым тревожным сигналом служит эмоциональная нестабильность, вызванная дефицитом в организме вещества прогестерона. На данном фоне активно развивается ряд осложнений, связанных с работой мочеполовой системы.
Синдром оказывает воздействие на организм еще на ранних стадиях появления, поэтому, как определить почечную недостаточность и что делать, можно узнать, сопоставив некоторые ключевые факты. Симптомы почечной недостаточности у мужчин практически не отличаются от реакций остальных групп пациентов. На начальных этапах характерно: снижение мочеиспускания, диарея, потеря аппетита, кожный зуд, явно прослеживающиеся признаки расстройства нервной системы.
Проблемы с почками редко касаются маленьких детей, но если вовремя не предпринять меры, то бездействие может послужить причиной смерти. Симптомы почечной недостаточности у детей ничем не отличаются от хода течения заболевания у взрослых пациентов. Помимо общего недомогания, ребенок ощущает тошноту, у него повышается температура, в некоторых случаях обнаруживаются отеки. Такие дети часто ходят в туалет, но количество выделяемой мочи не соответствует норме. Анализы позволяют диагностировать следующую картину:
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
- камни в почках;
- кашель;
- повышенное количество белка в моче;
- понижение мышечного тонуса;
- тремор;
- кожные покровы приобретают желтый оттенок.
Во время терапии проводится устранение главной причины патогенеза с помощью современных медикаментозных средств. Процесс выздоровления включает восполнение недостающего объема крови и нормализацию артериального давления при шоковой реакции у пациента. Лечение почечной недостаточности в период отравления нефротоксинами состоит из промывания кишечника и желудка от токсинов, для этих целей часто применяют:
- плазмаферез;
- нефропротектичное лечение;
- гемодиализ;
- гемоперфузия;
- перитонеальный диализ;
- гемосорбция.
Лечение такого серьезного заболевания должно быть подкреплено соответствующим медикаментозным вмешательством, например, препаратами инсулина. Большинство из существующих диуретиков при бесконтрольном приеме могут нанести вред здоровью человека, поэтому использование терапевтических веществ возможно лишь под строгим наблюдением специалиста. Самые эффективные препараты для лечения почечной недостаточности можно выделить в отдельную категорию лекарств:
- Триметазидин;
- Лизиноприл;
- Десферал;
- Сулодексид;
- Эуфиллин;
- Гипотиазид;
- Дигоксид;
- Рамиприл;
- Курантил;
- Глюренорм;
- Эналаприл;
- Метопролол;
- Дефероксамин;
- Пропранолол;
- Допамин.
Некоторые люди придерживаются натуральных методов терапии, поэтому лечение почечной недостаточности народными средствами допускает использование только даров природы. С помощью целебных растений, фруктов или овощей готовятся специальные отвары, призванные избавить человека от данного недуга. Самыми эффективными народными методами терапии является использование лопуха, гранатового сока и кукурузных рылец. Существуют и другие полезные ингредиенты, чтобы лечиться:
- морская капуста;
- настойка эхинацеи;
- семена укропа;
- лён;
- хвощ полевой.
Основы диагностики болезней органов мочевыделения
В норме свежевыделенная моча имеет
соломенно-желтыйцвет вследствие
присутствия в ней красящих веществ:
урохромов А и Б, уроэритрина, уробилина,
гематопорфирина и других веществ,
образующихся из пигментов крови. Чем
более концентрирована моча, тем
интенсивнее окраска, поэтому моча с
большой плотностью темнее, а с низкой
– бледнее.
высокая плотность и концентрация
пигмента
• интенсивный темно-желтый – за счет
большой концентрации красящих веществ
при сердечной недостаточности;
• темно-желтый – при острых инфекционных
заболеваниях;
низкая плотность и концентрация
пигмента
• бледный, водянистый – при сморщенных
почках;
• почти бесцветная – при снижении
концентрации красящих веществ при
несахарном диабете;

высокая плотность и питая концентрация
пигмента
• бледная – при сахарном диабете (высокая
плотность обусловлена большим содержанием
глюкозы, а пигмент сильно разведен за
счет полиурии);
• постепенное нарастание потемнения
мочи при стоянии вплоть до черного цвета
– при миелосаркоме, когда с мочой
выделяются бесцветные хромогены, которые
на свету окисляются и превращаются в
меланины.
• темный, коричневый или оливково-зеленый
цвет — на фоне принятия фенола, резорцина,
настоя медвежьих ушек;
• красный – после приема амидопирина,
антипирина;
• желтый или красно-бурый – при приеме
ревеня, крушины, так как выделяется
хризофановая кислота;
• синий или зеленый – при приеме
метиленового синего.
• желтушная (моча цвета пива) – при
выделении желчных пигментов;
– ярко-красная – выделение свежей крови
– инфарктпочки,после почечной
колики;
– цвет “мясных помоев” -обусловлен
наличием измененной крови (макрогематурия)
у больных гломерулонефритом;
– буровато-красная – при гемолитической
анемии за счет наличия в моче гемоглобина
и уробилиногенурии;
• беловатая – за счет липурии при жировом
перерождении и распаде почечной ткани;
• цвет молока – при хилурии.
Бширубинурия -увеличенное выделение
билирубина (прямого, связанного с
глюкуроновой кислотой) с мочой, наблюдается
при паренхиматозной и подпеченочной
желтухах, появляется при увеличении
содержания прямого билирубина в крови
свыше 3,4 мкмоль/л. Данная величина
составляет “почечный порог билирубина”.
а) паренхиматозных поражениях печени
(гепатитах), когда основная масса желчи
продолжает поступать в кишечник, но
вернувшиеся по портальной вене
уробилиногеновые тела из-за функциональной
недостаточности печени не претерпевают
обычных для них превращений и выводятся
с мочой;
б) гемолитических процессах при усиленном
образовании в кишечнике уробилиногеновых
и стеркобилиногеновых тел;

в) при кишечных заболеваниях,
сопровождающихся усиленной реабсорбцией
стеркобилиногена в кишечнике (энтероколиты,
запоры, кишечная непроходимость).
В моче здорового человека содержатся
следы уробилиногена (в нормеза
сутки выделяется 0-6 мг).
Оцените показатели микроскопического
исследования осадка мочи.
Все элементы мочевого осадка разделяют
на неорганизованные и организованные.
Организованные (органические) элементы
мочевого осадка – эпителиальные клетки,
клетки крови – лейкоциты, эритроциты,
цилиндры, слизь, паразиты.
Неорганизованные (неорганические)
элементы мочевого осадка -кристаллические
и аморфные соли. Диагностическое
значение исследования органического
осадка мочи.
Дайте клиническую оценку лейкоцитурии.
В осадке мочи здорового человека
обнаруживаются единичные лейкоциты –
0-6 в поле зрения микроскопа.
Лейкоцитурия -выделение лейкоцитов
с мочой выше нормы (более 5-6 в поле зрения
микроскопа).
Пиурия -выделение лейкоцитов более
60 в поле зрения микроскопа.
При утреннем мочеиспускании в первый
стакан выделяется самая начальная
порция мочи, во второй – остальная моча,
а в третий – ее остаток. Преобладание
лейкоцитов в первой порции указывает
на уретрит, простатит, а в третьей – на
заболевание мочевого пузыря. Равномерное
распределение лейкоцитов во всех порциях
свидетельствует о поражении почек
(пиелонефрите).
Подтвердите наличие воспалительного
процесса обнаружением “активных
лейкоцитов” – клеток Штернгеймера-Мальбина
“Активные лейкоциты” – это нейтрофилы,
которые проникают в мочу из воспалительного
очага. Они окрашиваются краской –
водно-алкогольной смесью 3 частей
генцианового фиолетового и 97 частей
сафранита – в голубой цвет, в моче с
низкойотносительной плотностью
находятся в состоянии броуновского
движения и называются “активными”.
Такие лейкоциты появляются в моче при
наличии воспалительного процесса в
условиях изо- или гипостенурии: при
остром и обострении хронического
пиелонефрита, при гломерулонефритах,
миеломной болезни, хроническом простатите.
Нередко “активные лейкоциты”
выявляются при хронической почечной
недостаточности независимо от этиологии
уремии, что связано сизостенурией.
Лейкоцитурия встречается при бактериальных
воспалительных процессах мочевой
системы (инфекционная Лейкоцитурия),при асептическом, аутоиммунном воспалении
почечной ткани{асептическая
лейкоцитурия). При инфекционной
лейкоцитурии (например, при пиелонефрите)
в составе лейкоцитов мочи преобладают
нейтрофилы, в то время как при асептической
лейкоцитурии (при гломерулонефритах,
интерстициальных нефритах, амилоидозе)
наблюдаетсялимфоцитурия.

Ошибочная трактовка любой лейкоцитурии
как инфекционной влечет за собой
принципиально неверную диагностику и
лечение (например, необоснованное
применение антибиотиков). “Активные
лейкоциты” могут быть обнаружены в
моче как при инфекционной (20-70 % и более
“активных лейкоцитов”), так и при
асептической лейкоцитурии (но не более
10 %).
Пиурия наблюдается при гнойном воспалении
мочевыводящих путей и при прорыве
гнойников, находящихся по соседству.
Почечная пиурия возникает только при
апостоматозном нефрите (когда гнойник
в почечной ткани вскрывается в
мочевыводящие пути).
Выделение эритроцитов с мочой называется
гематурией. В моче здорового человека
может быть не более 1 эритроцита на 10-12
полей зрения.
От гематурии следует отличать случайную
примесь к моче крови, происходящей не
из почек или мочевыводящих путей. Это
может наблюдаться у мужчин при раке или
туберкулезе предстательной железы, у
женщин при попадании крови из влагалища
(mensis, заболевания матки,
яичников).
а) неизмененные – содержащие гемоглобин,
имеющие вид дисков зеленовато-желтого
цвета, появляются при заболеваниях
мочевыводящих путей: мочекаменной
болезни, остром цистите, гипертрофии
предстательной железы, опухоли
мочевыводящих путей;
б) измененныеиливыщелоченные -свободные от гемоглобина, бесцветные,
в виде колец (в моче низкой относительной
плотности) и сморщенные (в моче с высокой
относительной плотностью), характерны
для патологии почек: острого
гломерулонефрита, обострения хронического
гломерулонефрита, опухоли почек,
туберкулеза почек.
Выделяют макрогематурию,когда моча
имеет красный или буро-красный цвет, имикрогематурию,при которой эритроциты
в моче можно определить только при
микроскопическом исследовании,рецидивирующуюистойкую, болевуюибезболевую, изолированнуюисочетанную(с протенурией,
лейкоцитурией),
Также гематурию подразделяют на почечную(гломерулярную) ивне-почечную(негломерулярную). При почечной гематурии
эритроциты попадают в мочу из почек,
при внепочечной – примешиваются к ней
в мочевыводящих путях.
1. Чистая кровь выделяется из уретры
чаще при кровотечениииз мочевого
пузыря, чем из почек, при котором кровь
смешана с мочой.
2. Цвет крови при почечной гематурии
буровато-красный, при вне-почечной –
ярко-красный.
3. Сгустки крови обычно свидетельствуют
о том, что кровь поступает из мочевого
пузыря или лоханок.
4. Наличие в мочевом осадке выщелоченных,то есть лишенных гемоглобина
эритроцитов, наблюдается при почечной
гематурии.
5. При незначительной гематурии (10-20 в
поле зрения) если количество белка более
1 г/л, то гематурия скорее всего почечная.
Напротив, когда при значительной
гематурии (50-100 в поле зрения) белка менее
1 г/л, гематурия внепочечная.
6. Несомненным доказательством почечного
характера гематурии служит наличие в
мочевом осадке эритроцитарных
цилиндров.
7. При макрогематурии для определения
ее характера проводят трехстаканную
пробу.
Трехстаканная проба:больной при
опорожнении мочевого пузыря выделяет
мочу последовательно в три сосуда; при
кровотечении из мочеиспускательного
канала гематурия бывает наибольшей в
I порции; из мочевого пузыря – в Ш порции;
при других источниках кровотечения
эритроциты распределяются равномерно
во всех трех порциях.
• остром гломерулонефрите – является
одним” из главных признаков заболевания.
Может выявляться макрогематурия (моча
цвета «мясных помоев», может быть только
микрогематурия;
• хроническом гломерулонефрите –
обнаруживаются единичные эритроциты
в поле зрения (их может не быть совсем).
При обострении хронического гломерулонефрита
гематурия появляется или усиливается;
• инфаркте почки – характерна внезапная
макрогематурия одновременно с появлением
боли в поясничной области;
• злокачественных новообразованиях
почек – беспричинно, среди полного
здоровья появляется макрогематурия
при отсутствии боли. Типично ее
исчезновение и появление через различные
промежутки времени (рецидивирующая
безболевая гематурия);
Почечная недостаточность при беременности
Во время вынашивания ребенка организм беременной матери подвергается дополнительной степени нагрузки, отчего все его системы вынуждены работать в усиленном режиме. Иногда главной причиной появления почечной недостаточности при беременности являются сбои в работе некоторых органов. Данные заболевания ставят под угрозу здоровье женщины и ее будущего ребенка, поэтому роды в таких обстоятельствах невозможны. Исключение составляют только те случаи, когда недуг был оперативно устранен на ранних стадиях диагностики.
Профилактика почечной недостаточности
Своевременное лечение таких болезней, как хронический пиелонефрит и гломерулонефрит помогут предотвратить дальнейшие осложнения, а регулярное соблюдение рекомендаций врача обеспечит сохранение работоспособности органов мочеполовой системы. Профилактика почечной недостаточности применяется для любой категории пациентов, на какой бы стадии недуга они не находились.
5. Реакции мочи
В норме реакция мочи нейтральная или
слабокислая (рН 5,5-6,0).
а) в физиологических условиях при
употреблении пищи, богатой белками;

а) в физиологических условиях при
вегетарианском питании;
б) в патологии при метаболическом и
респираторном алкалозе, активном
воспалительном процессе в мочевыводящих
путях, почечной недостаточности.
Оцените химические свойства мочи –
содержание белка, сахара, ацетона и
ацетоновых тел, желчных кислот и
пигментов.
3. Содержание кетоновых тел
В норме у здорового человека основная
масса белков задерживается гломерулярным
фильтром (мембранами клубочка нефрона).
Белки, пропущенные в клубочковый
фильтрат, почти полностью реабсорбируются
канальцевым эпителием. С мочой здорового
человека выделяется очень небольшое
количество белка (до 0,033 г/л).
Выделение белка свыше 50 мг/сутки
оценивается как протеинурия.
Протеинурия может быть почечной и
внепочечной, органической и функциональной,
транзиторной (преходящей) и постоянной,
немассивной и массивной (выраженной).
При почечной протеинурии белок выделяется
в почках.Он представляет собой
белок плазмы крови, профильтровавшийся
вместе с другими составными ее частями
через поврежденный клубочковый фильтр
вследствие повышения проницаемости
клубочковых капилляров. В мочу переходят
главным образом альбумины и лишь
небольшое количество глобулинов.
При внепочечной протеинурии белок
примешивается к моче при Прохождении
ее через мочевые пути. Она характерна
для воспалительных процессов в
мочевыделительных путях, наличия в них
язв, камней, новообразований. Белок
происходит при этом из воспалительного
экссудата, клеточного распада, а также
из протоплазмы распавшихся лейкоцитов,
которые в большом количестве выделяются
с мочой при воспалительных процессах
в мочевыводящих путях.
Внепочечная протеинурия, как правило,
немассивная ({amp}lt;3,5 г/сутки) и транзиторная
(преходящая).
• При внепочечнойпротеинурии
содержание белка в моче чаще всего менее
1 грамма в сутки;
• Если в мочевом осадке обнаруживаются
цилиндры, то белок целиком или большей
частью почечногопроисхождения;
• Если в моче отсутствуют цилиндры и
почечный эпителий, но имеется много
лейкоцитов или эритроцитов, то протеинурия,
скорее всего, внепочечная.
Селективнаяпротеинурия встречается
при минимальном (чаще обратимом)
повреждении гломерулярного фильтра.
Такая протеинурия представлена белками
с молекулярной массой не более 6800:
альбумином, церулоплазмином, трансферрином.
Неселективнаяпротеинурия встречается
при тяжелом повреждении фильтра,
отличается выходом высокомолекулярных
белков (γ-глобулинов, α2-глобулинов,
β2-липопротеинов).
В зависимости от длительности воздействия
на клубочковые капилляры факторов,
повышающих их проницаемость, различаютпостоянную(длительную) и преходящую
(транзиторную)протеинурию.
Длительная почечная протеинурия,как правило, органическая.
• 1 тип – клубочковая протеинурия,обусловленная повреждением гломерулярного
фильтра с выходом в мочу альбумина,
трансферрина, γ-глобулинов. Эта протеинурия
может быть немассивная (до 3,5 г/сутки),
тогда она, как правило, селективная.
Возникает при гломерулонефритах,
сосудистых заболеваниях (застойная
почка, тромбоз почечных вен, диабетический
гломерулосклероз, гипертоническая
болезнь). Может быть массивная (более
3,5 г/сутки) и неселективная – при
нефротическом синдроме.
• 2 тип – канальцевая протеинуриясвязана с неспособностью реабсорбировать
плазменные низкомолекулярные белки,
прошедшие через неизмененный гломерулярный
фильтр. Эта протеинурия немассивная
(около 2 г/сутки) и селективная. Наблюдается
при наследственных и приобретенных
поражениях проксимальных почечных
канальцев (генетические тубулопатии,
интерстициальный нефрит.
• 3 тип – избыточная протеинурия(преренальная или протеинурия
«переполнения») развивается при высокой
концентрации белков в плазме (белок
Бенс-Джонса, миоглобин, гемоглобин,
лизоцим). Эти белки фильтруются нормальными
клубочками в количестве, превышающем
физиологическую способность канальцевой
реабсорбции.
• 4 тип – нефрогенная протеинурияхарактеризуется появлением в моче
белков, происходящих из почечной
паренхимы, часто сочетается с клубочковой
или канальцевой протеинурией. Это
немассивная протеинурия, наблюдается
при уролитиазе, нефротоксическом
действии лекарств.
• органическая —выявляется при
патологических состояниях;
• функциональная – наблюдается у здоровых
людей, под влиянием некоторых агентов,
временно повышающих проницаемости
клубочковых капилляров.
1. Протеинурия у больных с острыми
инфекционными заболеваниями. Причиной
является повышение проницаемости
клубочковых капилляров под влиянием
циркулирующих в крови токсинов, а также
возможных незначительных расстройств
клубочкового кровообращения.
2. Протеинурия при некоторых заболеваниях
печени, при энтеритах, колитах. Причиной
является токсическое воздействие на
клубочковые капилляры продуктов
кишечного гниения.
3. Протеинурия, вызываемая некоторыми
лекарственными средствами, действующими
токсично на клубочковые капилляры
(ртуть, висмут и др.).
4. Протеинурия при тяжелой анемии.
Проницаемость клубочковых капилляров
повышается в результате гипоксемии.
5. Протеинурия после ожогов, травм,
операций. Обусловлена токсическим
влиянием циркулирующих в крови продуктов
белкового распада на клубочковые
капилляры.
6. Протеинурия после мозгового инсульта,
эпиприпадка, возникающая вследствие
центрально обусловленных нарушений
клубочкового кровообращения.
7. Отостатическая протеинурия появляется
в вертикальном положении тела и исчезает
в горизонтальном, чаще наблюдается у
лиц в возрасте 13-20 лет. Наиболее вероятной
причиной считают лордоз нижней части
грудного и верхней части поясничного
отдела позвоночника. При такой деформации
в вертикальном положении усиливается
давление позвонков на почечные вены,
возникает местный венозный застой в
почках, что приводит к нарушению
кровообращения в клубочках и фильтрации
в них белка.
1. Протеинурия напряжения. Выявляется
у 20 % здоровых лиц после резкого физического
напряжения (долгая ходьба, спортивные
состязания). Может достигать 2-10 г/л.
Белок появляется вследствие воздействия
на клубочковые капилляры молочной
кислоты, которая повышает их проницаемость.

2. Протеинурия у здоровых лиц после
общего переохлаждения, холодных ванн.
Связана с рефлекторным расстройством
кровообращения в почечных клубочках.
3. Протеинурия после эмоционального
напряжения (страх, волнение) обусловлена
расстройством почечного кровообращения
центрального генеза.
• сахарном диабете в стадии декомпенсации
(кома, прекома);
• голодании с исключением содержащих
углеводы продуктов;
• токсикозах, особенно у детей в раннем
возрасте;
• желудочно-кишечных расстройствах;
• дизентерии.
Варианты ответов
а) пиелонефрит
б)гломерулонефрит
в) нефротический синдром
г)норма
д) рак почки
|
6. Оцените результат пробы по |
|||
|
Порция |
Плотность мочи |
Количество мочи |
|
|
1. |
1005 |
300 |
|
|
2. |
1002 |
200 |
|
|
3. |
1003 |
150 |
ДД-750 |
|
4. |
1005 |
100 |
НД-1100 |
|
5. |
1004 |
200 |
ОД-1850 |
|
6. |
1005 |
300 |
|
|
7. |
1005 |
400 |
|
|
8. |
1005 |
200 |
|
1) норма
2)полиурия
3) гипоизостенурия
4)никтурия
5)гипоизостенурия с никтурией